Unsere Leistungen
Die Erkennung, Vorbeugung und Behandlung folgender Erkrankungen bilden den Schwerpunkt in unserer Praxis:
- „Verkalkung“ (Atherosklerose) der Schlagadern
- des Herzens (Herzkranzarterien -> koronare Herzkrankheit)
- des Kopfes (hirnversorgende Arterien)
- Herzschwäche (Herzinsuffizienz)
- Herzklappenfehler
- Herzrhythmusstörungen
- Bluthochdruck
- Nachsorge nach Implantation eines Herzschrittmachers, Defibrillators
- Entzündliche Herzkrankheiten (Myokarditis, Endokarditis)
- Nachsorge nach Operationen am Herzen und an den Blutgefäßen
Dafür stehen uns moderne Diagnose- und Therapieverfahren zur Verfügung.
EKG
Das EKG zeichnet die elektrische Aktivität des Herzens auf. Wir erkennen an dieser Aufzeichnung den Herzrhythmus und können Informationen über Erkrankungen des Herzmuskels erhalten.
Bei jedem Herzschlag wird der Herzmuskel elektrisch stimuliert. Das EKG (Elektrokardiogramm) zeichnet diesen Strom aus verschiedenen Richtungen graphisch auf. In einem EKG können Herzrhythmusstörungen und ggf. Schädigungen des Herzmuskels, z. B. als Folgen eines Herzinfarktes oder der Belastung durch Bluthochdruck, erkannt werden. Ein frischer Herzinfarkt oder eine Durchblutungsstörung des Herzens ohne Infarkt kann oft, aber nicht immer, erkannt werden. In Ruhe ist das EKG trotz vorliegender Engstellen der Herzkranzgefäße jedoch häufig unauffällig. Wichtig sind Vergleiche mit früheren aufgezeichneten EKGs.
Ein Belastungs-EKG kann Aufschluss über Durchblutungsstörungen des Herzens und die körperliche Belastbarkeit geben.
Ein Belastungs-EKG wird zur Untersuchung der körperlichen Belastbarkeit und insbesondere zur Erkennung von Durchblutungsstörungen des Herzens (koronare Herzerkrankung) durchgeführt. Bei einem Belastungs-EKG fährt der Patient auf einem Fahrradergometer, während kontinuierlich ein EKG aufgezeichnet und der Blutdruck gemessen wird. Die Belastungsstufen werden alle 2 Minuten erhöht, bis eine bestimmte Pulsfrequenz erreicht wird beziehungsweise der Patient erschöpft ist.
Die Aussagekraft eines Belastungs-EKGs ist jedoch dadurch eingeschränkt, dass ca. 1/3 der Patienten mit unauffälligem Belastungs-EKG Durchblutungsstörungen der Herzkranzgefäße haben und ca. 1/3 der Patienten mit auffälligem Belastungs-EKG keine Durchblutungsstörungen haben. Insofern müssen häufig in Abhängigkeit der Beschwerden und der Risikofaktoren zusätzliche Untersuchungen wie z. B. eine Stress-Echokardiographie (lesen Sie mehr unter: Ultraschall / Stress-Echokardiographie) oder eine Herzkatheteruntersuchung (lesen Sie mehr unter: Herzkatheter) durchgeführt werden, um Durchblutungsstörungen des Herzens nachzuweisen oder auszuschließen. Weiterhin wird die Aussagekraft eines Belastungs-EKGs oft dadurch eingeschränkt, dass aufgrund von Beschwerden des Bewegungsapparats oder von Trainingsmangel eine ausreichende Pulsfrequenz nicht erreicht werden kann.
Beim Langzeit-EKG erhalten Sie ein kleines Gerät, das über 24 Stunden kontinuierlich Ihren Herzrhythmus aufzeichnet.
Herzrhythmusstörungen gehören zu den häufigen Herzbeschwerden und treten oft nur sporadisch auf. Daher sind sie im Ruhe-EKG, das lediglich über wenige Sekunden aufgezeichnet wird, oft nicht zu erkennen.
Zur Erkennung von sporadisch auftretenden Herzrhythmusstörungen führen wir Langzeit-EKG-Untersuchungen durch, bei denen über 24 Stunden kontinuierlich das EKG aufgezeichnet und elektronisch gespeichert wird. Hierzu wird dem Patienten in unserer Praxis ein kleines Kästchen zum Speichern des EKGs angelegt. Über drei Klebeelektroden am Brustkorb wird das EKG bis zum Folgetag aufgezeichnet und gespeichert. Die Aufzeichnung wird anschließend durch uns analysiert und der Befund an Ihren Hausarzt mit einer Therapieempfehlung übermittelt.
Selten auftretende Herzrhythmusstörungen können mit einem EKG-Ereignisrecorder erkannt werden.
Herzrhythmusstörungen treten in vielen Fällen nur selten, das heißt z. B. einmal pro Woche oder Monat, auf. In diesen Fällen ist die Aufzeichnung der Herzrhythmusstörungen über ein Langzeit-EKG unwahrscheinlich.
Hierfür bieten wir die Möglichkeit eines EKG-Ereignisrecorders an. Dies ist ein kleines Kästchen, mit dem der Patient nach unserer Anleitung im Fall einer Herzrhythmusstörung selbstständig das Speichern der Störung für 2 Minuten auslösen kann. Üblicherweise geben wir den EKG-Ereignisrecorder für den Zeitraum von 4 Wochen aus. Da die gesetzlichen Krankenkassen keine Kostenübernahme für diese Untersuchung vorsehen, müssen wir den Betrag für die Nutzung des EKG-Ereignisrecorders dem Patienten leider direkt in Rechnung stellen (lesen Sie mehr unter: IgEL / Rhythmusuntersuchung durch einen Ereignisrecorder).
Ultraschall
Die Ultraschalluntersuchung des Herzens bildet den Schwerpunkt einer kardiologischen Untersuchung.
Transthorakale Echokardiographie (TTE – Herzultraschall von außen)
Eine Ultraschalluntersuchung hat die größte Aussagekraft über die Gesundheit des Herzens. Sie bildet in unserer Praxis einen Schwerpunkt.
Die Ultraschalluntersuchung des Herzens wird im Allgemeinen als Echokardiographie (Echo) oder Ultraschallkardiographie (UKG) bezeichnet. Üblicherweise wird der Ultraschall über einen Schallkopf von außen in Linksseitenlage an der freien Brustwand durch ein – als feucht und kühl empfundenes – Gel gesendet; die Reflexion der Ultraschallwellen wird dann auf einem Bildschirm dargestellt. Mit dem zweidimensionalen, bewegten Bild können u. a. die Pumpkraft sowie Größe des Herzens, die Wandstärke der Herzkammern und die Morphologie der Herzklappen beurteilt werden. Mit dem sogenannten „Farbdoppler“ lassen sich gleichzeitig Blutströme darstellen. Es können Blutflussgeschwindigkeiten z. B. durch Herzklappen gemessen werden und damit Klappenfehler erkannt werden. Im Gegensatz zur Röntgenuntersuchung kommt es bei einer Ultraschalluntersuchung zu keiner Strahlenbelastung, sodass sie als unbedenklich einzustufen ist.
Stress-Echokardiographie (Herzultraschall unter Belastung)
Die Ultraschalluntersuchung unter Belastung bringt auch für Patienten, bei denen ein Belastungs-EKG nicht möglich ist, zuverlässige Erkenntnisse über Durchblutungsstörungen des Herzens.
Eine Ultraschalluntersuchung des Herzens unter Belastung (Stress-Echokardiographie) wird in der Regel mit der Frage nach Durchblutungsstörungen des Herzens, in seltenen Fällen auch mit der Frage nach relevanten Klappenfehlern durchgeführt. Insbesondere Patienten, bei denen das Belastungs-EKG trotz Verdacht auf eine koronare Herzerkrankung unauffällig ist oder die bei einem Belastungs-EKG nicht ausreichend belastbar sind, werden durch eine Stress-Echokardiographie auf eine koronare Herzerkrankung hin untersucht. Bei einer Stress-Echokardiographie erfolgt die Belastung des Patienten entweder durch ein Medikament (Dobutamin) oder durch eine Fahrradergometrie. Während der verschiedenen Belastungsstufen werden Ultraschallbilder aus unterschiedlichen Ebenen erzeugt und die Pumpkraftzunahme der verschiedenen Regionen der linken Herzkammer beurteilt. Die Untersuchung dauert ca. 30 Minuten und wird in unserer Praxis durchgeführt. Informationen zur Vorbereitung sind in unserem Merkblatt aufgeführt.
Transösophageale Echokardiographie (TEE – Herzultraschall durch die Speiseröhre)
Sollte sich die Herzgesundheit durch eine Ultraschalluntersuchung von außen nicht ausreichend beurteilen lassen, können wir eine Ultraschalluntersuchung über die Speiseröhre durchführen.
Die Ultraschalluntersuchung über die Speiseröhre erfolgt unter Betäubung des Rachens, bei Bedarf auch nach Gabe eines Beruhigungsmedikaments. Sie dürfen 4 Stunden vorher nichts gegessen oder getrunken haben. Insbesondere die Herzklappen, die Vorhöfe mit dem Vorhofohr, die Vorhofscheidewand und die Hauptschlagader (Aorta) sind über die Speiseröhre besser beurteilbar als von außen. Typische Fragestellungen bei einer TEE sind die Suche nach Blutgerinnseln (Thromben) im Herzen, z. B. im linken Vorhofohr oder in den Herzkammern. Blutgerinnsel lassen sich durch die TEE auch bei fehlendem Verschluss der Vorhofscheidewand (offenes Foramen ovale: PFO), z. B. nach einem Schlaganfall unklarer Ursache, oder bei Vorhofflimmern vor einer geplanten Kardioversion erkennen. Die Untersuchung dauert ca. 30 Minuten.
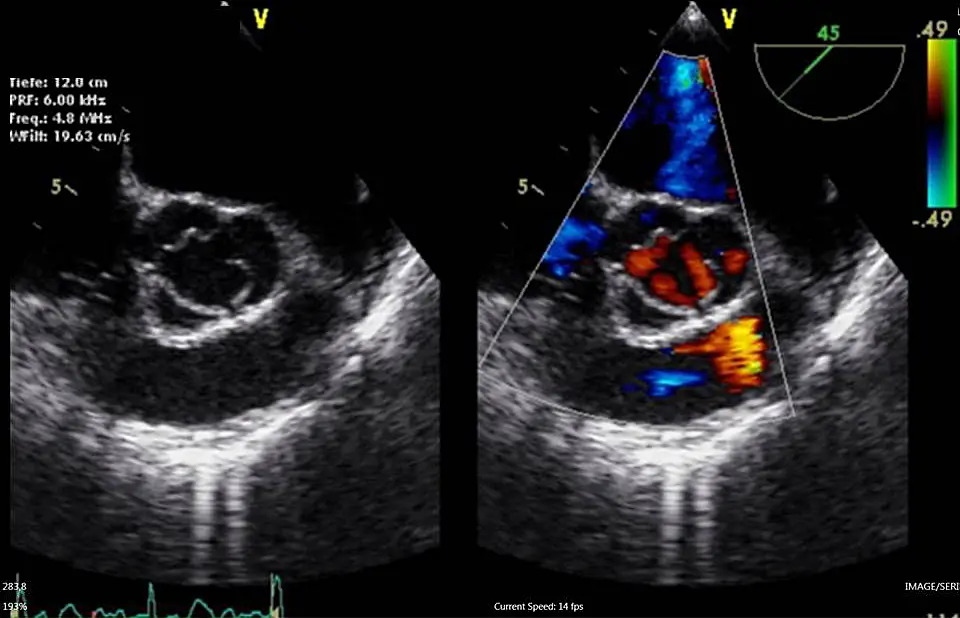
Die Transösophageale Echokardiographie ermöglicht u. a. eine sehr detaillierte Beurteilung der Herzklappen. Beispielhaft ist in der Mitte beider Abbildungen die Aortenklappe dargestellt, die aus drei Taschen besteht. Die rote und blaue Farbe markiert die Blutflussrichtung, um z. B. Undichtigkeiten (Insuffizienzen) von Herzklappen zu erkennen.
Gefäßveränderungen durch Atherosklerose sind im Ultraschall erkennbar.
Ultraschall der hirnversorgenden Arterien
Schlagadern (Arterien), die den Kopf und das Gehirn mit Blut versorgen, sind am Hals durch die Ultraschalluntersuchung (Sonographie) sehr gut zu beurteilen. Eine Verkalkung der Arterien (Atherosklerose) kann schon in den Anfangsstadien erkannt und in ihrem Ausmaß beurteilt werden. Patienten, bei denen wir hochgradige Engstellen (Stenosen) der hirnversorgenden Arterien erkennen, überweisen wir an ein erfahrenes operatives Zentrum zur weiterführenden Diagnostik und Therapie. Nach erfolgter Behandlung durch eine Operation oder eine Stentimplantation werden die Patienten durch Sonographien bei uns im Verlauf regelmäßig kontrolliert.
Ultraschalluntersuchungen des Bauches und der Schilddrüse ergänzen unser kardiologisches Leistungsspektrum.
Ultraschall Bauchorgane (Abdomen)
In Ergänzung zu unseren kardiologischen Leistungen bieten wir für spezielle Fragestellungen die Ultraschalluntersuchung der Bauchorgane (Abdomensonographie) an. Durch die Abdomensonographie erhalten wir Informationen über die Größe, Beschaffenheit, Durchblutung und ggf. krankhafte Veränderungen der Leber, Milz, Nieren, Bauchspeicheldrüse, Darm und Blase. Für eine optimale Schallqualität sollte der Patient für die Sonographie des Abdomens zur Vermeidung der Überlagerung von wichtigen Strukturen durch Darmgas nüchtern sein.
Ultraschall Schilddrüse
Die Schilddrüse ist für das Herz von besonderer Bedeutung, indem die von der Schilddrüse produzierten Hormone die Wirkung von „Stresshormonen“ auf das Herz verstärken. Eine Überfunktion der Schilddrüse führt zu einem erhöhten Puls und zu Herzrhythmusstörungen. Durch eine Ultraschalluntersuchung können wir die Größe und Beschaffenheit der Schilddrüse beurteilen und Knoten, Zysten oder Vergrößerungen der Schilddrüse beurteilen.
Herzkatheter
Durch einen Herzkatheter werden Engstellen der Herzkranzarterien sichtbar.
Das Herz wird wie ein Kranz von Schlagadern (Herzkranzarterien) umspannt, die insbesondere bei Vorliegen von Risikofaktoren (Rauchen, Bluthochdruck, Diabetes, Erhöhung des LDL-Cholesterins, Übergewicht oder Häufung von Herzinfarkten bei Eltern oder Geschwistern) „verkalken“ können. Diese „Verkalkungen“ können zu Engstellen (Stenosen) der Herzkranzarterien führen, die die Blutzufuhr zum Herzmuskel und damit die Leistungsfähigkeit des Herzmuskels einschränken können (Koronare Herzkrankheit = KHK).
Mit dem Herzkatheter röntgen wir den Innenraum der Herzkranzarterien und können dadurch Stenosen der Herzkranzarterien erkennen (Diagnostischer Herzkatheter = Koronarangiographie). Ein Herzkatheter ist ein dünner Kunststoffschlauch, der entweder über die Schlagader am Handgelenk oder in der Leiste zum Herzen vorgeführt wird. Durch den Herzkatheter wird Kontrastmittel in die Herzkranzarterien gespritzt, das zu einer Schwarzfärbung des Innenraums der Herzkranzarterien auf dem Röntgenbild führt.
Ein Herzkatheter wird unter sterilen Bedingungen in örtlicher Betäubung durchgeführt. Eine Röntgenröhre wird in unterschiedliche Positionen gebracht, um während des Einbringens von Röntgenkontrastmittel in die Herzkranzarterien Filmaufnahmen der Herzkranzarterien aus verschiedenen Richtungen zu erhalten. Auf Bildschirmen können wir das Ergebnis der Röntgenaufnahmen sofort beurteilen. Das EKG und die Blutdruckmessungen über den Katheter haben wir auf einem weiteren Monitor während der gesamten Untersuchung im Blick.
Wir führen Koronarangiographien ambulant in der Asklepios Klinik Langen durch. Unsere Herzkatheter-Erfahrung erstreckt sich über mehr als 20 Jahre. Uns steht ein erfahrenes Team an Assistenzpersonal der Asklepios Klinik Langen zur Seite. Die Untersuchung dauert inkl. Vor- und Nachbereitung ca. eine Stunde und erfordert anschließend eine ca. fünfstündige Nachbeobachtung in der Klinik, bevor der Patient nach Hause gehen kann. Wir empfehlen die Durchführung einer Koronarangiographie erst nach gründlicher Untersuchung des Patienten durch Bewertung der Beschwerden sowie Durchführung von Belastungsuntersuchungen (lesen Sie mehr unter: EKG / Belastungs-EKG), einer Ultraschalluntersuchung (lesen Sie mehr unter: Ultraschall) und Blutuntersuchungen. Über Nutzen, Ablauf und Risiken der Koronarangiographie wird der Patient in einem Gespräch in der Praxis aufgeklärt.
Durch den Druckdraht kann die Behandlungsbedürftigkeit einer Engstelle der Herzkranzarterien genau festgestellt werden.
Nach Durchführung einer Koronarangiographie bleibt bei einem Teil der diagnostizierten Engstellen (Stenosen) unklar, inwiefern sie für die Beschwerden des Patienten ursächlich sind und inwieweit eine Behandlung, z. B. durch Implantation einer Gefäßstütze (Stent), dem Patienten die Beschwerden nehmen kann.
Die sogenannte intrakoronare Druckdrahtmessung kann das Ausmaß einer Durchblutungsminderung durch eine Stenose der Herzkranzarterie direkt nachweisen. Dabei wird ein Draht durch die Stenose vorgeschoben, der an seinem Ende den Druck hinter der Stenose messen kann. Der Druck hinter der Stenose über den Draht und der Druck am Eingang der Herzkranzarterie durch den Katheter werden gleichzeitig gemessen. Beträgt der Druck hinter der Stenose weniger als 80 % des Drucks am Eingang (Fraktionelle Flussreserve = FFR), geht man von einer relevanten Durchblutungsstörung in der Herzkranzarterie aus. Durch langsames Rückziehen des Drahts bis an den Eingang der Herzkranzarterie kann man feststellen, ob der Druckunterschied unmittelbar durch die Stenose verursacht wird oder ob viele kleine Stenosen, über das gesamte Gefäß verteilt, den Druckunterschied ausmachen.
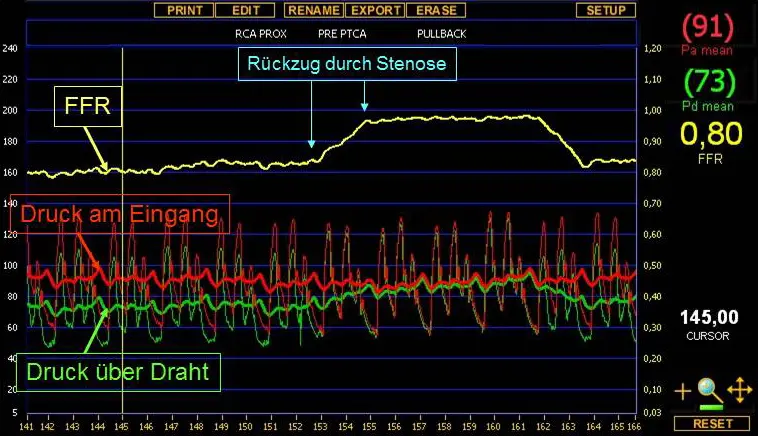
Die Abbildung zeigt die beiden simultan durchgeführten Druckmessungen in der Hauptschlagader (Aorta = rote Linie) und am Draht in der Herzkranzarterie (grüne Linie). Der Quotient aus beiden Druckwerten (Druck grün : Druck rot) ergibt die sogenannte „Fraktionelle Flussreserve“ (FFR), die gelb dargestellt ist. Es ist der Verlauf der Druckmessung während des Rückzugs des Drahts von peripher zurück bis zum Abgang aus der Aorta dargestellt. Die deutliche Änderung des am Draht gemessenen Drucks (grüne Linie) auf kurzer Rückzugsstrecke zeigt eine hochgradige Stenose an. Eine Linderung von Brustbeschwerden durch eine Stentimplantation ist in diesem Fall sehr wahrscheinlich.
Nur wenn eine umschriebene Stenose für den Druckunterschied verantwortlich ist, kann eine Implantation eines Stents in der Stenose die Durchblutung verbessern und dem Patienten die Beschwerden lindern. Wir führen die intrakoronare Druckdrahtmessung in der Asklepios Klinik in Langen zur Klärung unklarer Befunde nach Koronarangiographie durch.
Die Implantation eines Stents in eine Engstelle der Herzkranzarterie soll dem Patienten seine Brustbeschwerden nehmen.
Zeigen sich in der Koronarangiographie hochgradige Engstellen (Stenosen) der Herzkranzarterien, kann das Einsetzen einer Gefäßstütze (Stent) insbesondere bei Stenosen in einem Hauptast die Beschwerden des Patienten lindern.

Hochgradige Stenose der Vorderwandherzkranzarterie (Markierung durch gelben Kreis)
Ein Stent ist ein Geflecht aus Metall, das auf einem Ballonkatheter eng zusammengefaltet ist und über einen dünnen Draht in die Stenose geführt wird. Mit hohem Druck, z. T. mit mehr als 20 bar, wird der Stent mit dem Ballon in die Wand der verengten Herzkranzarterie gedrückt.
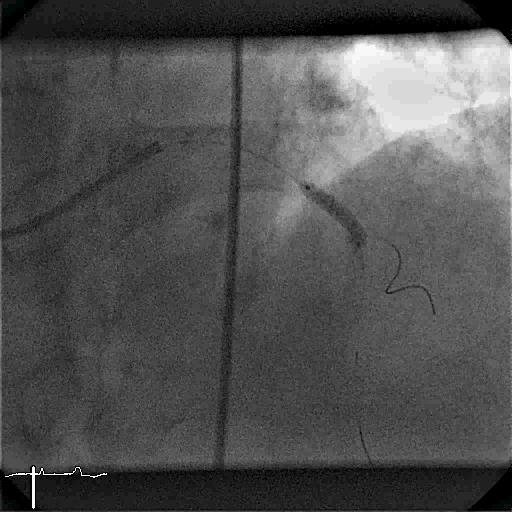
Aufdehnung der Stenose durch Implantation eines Stents, der mit einem Ballon in der Stenose entfaltet wird. Der Ballon ist in dem Bild dunkel gefärbt.
Der Ballonkatheter wird nach Entleeren wieder herausgezogen und der Stent bleibt unverändert in der Arterienwand, sodass der Blutfluss im Bereich der Stenose wieder normalisiert ist.

Darstellung der Vorderwandherzkranzarterie nach Stentimplantation. Die Stenose ist nicht mehr nachweisbar (Markierung durch gelben Kreis).
Wir setzen Medikament-freisetzende Stents der neuesten Generation ein. Das Risiko einer erneuten Einengung in dem Stent und einer Gerinnselbildung im Stent ist nur minimal. Die Stents erfordern derzeit für 6 Monate eine medikamentöse Behandlung mit Clopidogrel 75mg in Kombination mit ASS 100mg pro Tag. Beide Medikamente zusammen hindern Blutplättchen daran sich an den Stent zu kleben und den Stent zu verschließen. Die Stents werden in wenigen Wochen nach Implantation von einer hauchdünnen Arterieninnenhaut überwachsen.
Blutdruckmessung
Eine Langzeitmessung des Blutdrucks führen wir zur Erkennung von Bluthochdruck und Überprüfung der Therapieeinstellung durch.
Der Bluthochdruck (arterielle Hypertonie) ist ein wesentlicher Risikofaktor für die Atherosklerose und führt zu Herzinfarkt, Schlaganfall, Nierenschwäche und Verengungen der Beinarterien. Unbehandelter Bluthochdruck kann Beschwerden wie Belastungsluftnot, Kopfschmerzen, Herzklopfen, Schwindel und Schlafstörungen auslösen.
Zur Erkennung eines Bluthochdrucks oder zur Überprüfung der Therapieeinstellung bei bekanntem Bluthochdruck führen wir ambulante Blutdruckmessungen (ABDM) über 24 Stunden durch. Diese Langzeit-Blutdruckmessung wird zur Erkennung der arteriellen Hypertonie in den Leitlinien empfohlen, da sie wichtige Erkenntnisse über das Blutdruckverhalten – sowohl im Tagesverlauf als auch nachts – erbringt. Bei der Untersuchung trägt der Patient 24 Stunden lang eine Druckmanschette, über die ein kleines Messgerät den Blutdruck aufzeichnet: am Tag in Intervallen von 15 Minuten, bei Nacht in Intervallen von 30 Minuten. Die Untersuchung wird individuell als unangenehm empfunden, liefert aber wichtige Erkenntnisse über den Blutdruck des Patienten.
Nachsorge
Herzschrittmacher bedürfen regelmäßiger Kontrollen für eine zuverlässige Funktion und Sicherheit.
Herzschrittmacher überwachen kontinuierlich den Herzrhythmus und geben dem Herz Impulse, wenn es zu langsam schlägt. Ein Herzschrittmacher besteht aus einer Batterie und Kabeln (Elektroden) zu der rechten Herzkammer und meistens auch zum rechten Vorhof. Die Batterie wird in einer Klinik operativ unter der Haut implantiert. Die mit der Batterie verbundenen Elektroden werden durch die große Vene am Schlüsselbein in die Herzkammern geführt und dort verankert.
Bei einer Kontrolle des Herzschrittmachers werden der Ladezustand der Batterie und die Funktion der Elektroden geprüft. Wir kontrollieren in unserer Praxis Herzschrittmacher aller derzeitig auf dem Markt befindlichen Herstellerfirmen. Die Kontrolle erfolgt von außen durch ein entsprechendes Abfragegerät. Zu der Herzschrittmacherkontrolle soll der Patient seinen Schrittmacherpass mitbringen. Eine Kontrolle des Herzschrittmachers erfolgt in der Regel in jährlichen Abständen.
Defibrillatoren bedürfen regelmäßiger Kontrollen für eine zuverlässige Funktion und Sicherheit.
Defibrillatoren schützen vor einem plötzlichen Herztod. In großen Studien konnte gezeigt werden, dass Patienten nach einem Herzinfarkt mit der Folge einer deutlichen Herzschwäche oder Patienten, die aufgrund einer anderen Herzmuskelerkrankung (z. B. Dilatative Kardiomyopathie) eine deutliche Herzschwäche entwickelt haben, ein erhöhtes Risiko für das Auftreten eines Herzversagens durch Kammerflimmern haben. Kammerflimmern führt zu einem Herzstillstand und ist nicht zu verwechseln mit Vorhofflimmern, das keine akut lebensgefährliche Rhythmusstörung ist! Bei dem Auftreten von Kammerflimmern ist nur die sofortige Defibrillation lebensrettend, die z. B. durch einen Notarzt oder einen automatisierten externen Defibrillator (AED), z. B. auf öffentlichen Plätzen, erfolgen kann. Für die Prognose bei überlebtem Kammerflimmern ist die Dauer des Kammerflimmerns und damit einhergehenden Herzstillstands entscheidend.
Ein Defibrillator kann sowohl Leben retten als auch die Lebensqualität nach einem Überleben deutlich verbessern, da die Zeit des Kammerflimmerns sehr kurz gehalten wird. Er besteht wie ein Herzschrittmacher aus einer Batterie sowie Elektroden und wird in einer Klinik operativ implantiert. Ein Defibrillator überwacht ebenso wie ein Herzschrittmacher kontinuierlich den Herzrhythmus. Neben der Schrittmacherfunktion bei langsamem Herzschlag kann der Defibrillator auch schnelle Rhythmusstörungen der Herzkammern entweder unbemerkt bremsen oder die Rhythmusstörung durch einen Elektroschock abrupt beenden. Spezielle Defibrillatoren können durch eine dritte Elektrode in der Vene über der linken Herzkammer die Herzleistung bei ausgeprägter Herzschwäche verbessern (kardiale Resynchronisationstherapie, CRT). Wir kontrollieren in unserer Praxis Defibrillatoren aller derzeitig auf dem Markt befindlichen Herstellerfirmen. Die Kontrolle erfolgt von außen durch ein entsprechendes Abfragegerät. Zu der Defibrillatorkontrolle soll der Patient seinen Defi-Pass mitbringen. Eine Kontrolle des Defibrillators erfolgt in der Regel in halbjährlichen Abständen.
Labor
Bei Verdacht auf einen Herzinfarkt oder eine Lungenembolie setzen wir Blutschnelltests ein.
Zur Diagnostik und Therapiekontrolle setzen wir das gesamte Spektrum der verfügbaren Laboruntersuchungen in Blut-, Urin- und ggfs. Stuhlproben ein. Die Indikationsstellung erfolgt strikt nach den Erfordernissen der vermuteten oder diagnostizierten Erkrankung.
Die Blutentnahme erfolgt in unserer Praxis. Die Proben werden mit einem Kurier arbeitstäglich in ein leistungsstarkes Labor gebracht, das die von uns gewünschten Analysen auf Überweisung durchführt. Die Mehrzahl der Analyseergebnisse werden am folgenden Tag elektronisch übermittelt. Bei Spezialuntersuchungen kann der Erhalt der Ergebnisse länger, maximal einzelne Wochen, dauern. Die Befunde werden in unseren Befundberichten an den überweisenden Hausarzt mitgeteilt oder nachträglich an den Hausarzt versandt.
Troponin T
Troponine sind Eiweiße, die nur in den Zellen des Herzmuskels vorkommen. Im Blut ist Troponin im Normalfall nicht nachweisbar. Bei einer Herzmuskelschädigung jedoch gelangt Troponin in die Blutbahn und wird daher im Blut messbar. Der häufigste Grund für einen Nachweis von Troponin ist der akute Herzinfarkt, bei dem durch eine Durchblutungsstörung des Herzmuskels Troponin in das Blut gelangt. Weitere Gründe können u. a. eine akute Herzmuskelentzündung, ein über längere Zeit bestehender, sehr hoher Blutdruck bzw. sehr hoher Puls oder eine akute Lungenembolie sein.
Wir messen Troponin im Blut meist bei unseren Patienten, wenn der Verdacht auf einen akuten Herzinfarkt besteht. Dabei ist zu beachten, dass Troponin erst ca. 2 bis 4 Stunden nach dem Eintreten eines Herzinfarkts im Blut nachweisbar ist. Daher kann es sein, dass in den ersten Stunden nach Auftreten des Herzinfarkts ein negativer Troponinwert (Ergebnis im Normalbereich) besteht, also ein Herzinfarkt nicht ausgeschlossen werden kann, und der Patient von uns bei dennoch bestehendem Verdacht auf einen Herzinfarkt auch mit normalem Troponin in eine Klinik eingewiesen wird. Der Troponin-Test erfordert eine Blutentnahme, und es dauert ca. 8 bis 12 Minuten bis zum Erhalt des Ergebnisses.
D-Dimer
D-Dimere sind Spaltprodukte von Blutgerinnseln und im Blut erhöht, wenn die Bildung und Spaltung von Blutgerinnseln im Körper aktiviert sind. Die Bildung von D-Dimeren ist bei einer Vielzahl von Erkrankungen erhöht, z. B. bei einer Gerinnselbildung (Thrombose) in Blutgefäßen, einer Blutung durch innere oder äußere Verletzung, einer Infektion oder Entzündung, einer Krebserkrankung u.v.m.
Wir setzen einen D-Dimer-Schnelltest bei Patienten ein, die mit Verdacht auf eine Thrombose oder Lungenembolie (Verschleppung eines Gerinnsels in die Lunge) in unsere Praxis kommen. Dabei ist ein negativer D-Dimer-Schnelltest (Ergebnis im Normalbereich) hilfreich, da eine Thrombose oder Lungenembolie nahezu ausgeschlossen werden kann. Der D-Dimer-Test stellt bei der Diagnostik eine Ergänzung zu der körperlichen Untersuchung und Sonographie der Beinvenen (Frage: Thrombose?) oder Echokardiographie (Frage: Lungenembolie?) dar. Ein positiver D-Dimer-Test (Ergebnis oberhalb der Norm) ist allerdings kein Nachweis einer Thrombose oder Lungenembolie, sondern kann aus anderen o.g. Gründen zustande kommen. Der D-Dimer-Test erfordert eine Blutentnahme; bis zum Erhalt des Ergebnisses dauert es ca. 8 bis 12 Minuten.
INR
Marcumar hemmt die Blutgerinnung als Gegenspieler von Vitamin K, das zur Bildung von Blutgerinnungseiweißen in der Leber benötigt wird. Die Wirkung von Marcumar wird durch den sogenannten Quicktest gemessen. Da eine Vielzahl von Quicktests auf dem Markt sind, die etwas unterschiedliche Ergebnisse ergeben, wird die Wirkung von Marcumar seit vielen Jahren als INR (International Normalized Ratio) gemessen, der die unterschiedlichen Tests vergleichbar macht. Die Gründe für eine Marcumartherapie sind u. a. Vorhofflimmern, die Behandlung einer Thrombose oder Lungenembolie, die Verhinderung einer Gerinnselbildung an einer künstlichen Herzklappe oder der Nachweis eines Blutgerinnsels im Herz. Je nach Grund der Marcumartherapie ist der INR-Zielbereich 2 bis 3 bzw. 2,5 bis 3,5.
Wir bieten unseren Patienten zur Überprüfung der Wirkung von Marcumar die regelmäßige INR-Bestimmung in unserer Praxis durch eine Blutentnahme an der Fingerspitze an. In Abhängigkeit des Ergebnisses und der Vorwerte geben wir eine Einnahmeempfehlung für Marcumar, die einen stabilen Wert für die nächsten drei bis vier Wochen ergeben soll.
Bildgebende Verfahren
Mit Computertomographien ergänzen wir unsere kardiologische Diagnostik bei speziellen Fragestellungen.
Eine Computertomographie (CT) ist eine Röntgenuntersuchung, bei der viele Röntgenaufnahmen in dünnen Schichten durchgeführt werden. Diese Aufnahmen können dann in Schichtbildern befundet werden oder sogar dreidimensional dargestellt werden. Die heutigen CT-Geräte sind so leistungsstark, dass selbst das sich bewegende Herz gut abgebildet werden kann. Eine CT ermöglicht eine sehr detaillierte Beurteilung der Struktur von Organen und kann durch die hohe Auflösung krankhafte Veränderungen sehr früh erkennen. Die CT wird durch Radiologen durchgeführt. Wir überweisen unsere Patienten für besondere Fragestellungen an die großen radiologischen Praxen in der Region.
Die häufigsten Fragestellungen sind z. B. die Frage nach dem Vorliegen einer Erweiterung der Hauptschlagader (Aneurysma der Aorta), da die Aorta durch unsere Ultraschalluntersuchung nur in den ersten 6-7cm zu sehen ist. Durch ein CT kann durch die Gabe von Kontrastmittel die Weite und die Wandbeschaffenheit der Aorta in ihrem gesamten Verlauf gut beurteilt werden und so ein Aneurysma und auch eine Ablösung der Innenschicht der Aortenwand (Aortendissektion) erkannt werden. Eine weitere Fragestellung ist die Frage nach dem Vorliegen eines Blutgerinnsels in der Lungenschlagader (Lungenarterienembolie), z. B. als Ursache von plötzlich aufgetretener Luftnot.
Auch die Herzkranzschlagadern (Herzkranzarterien) können in modernen CT-Geräten immer besser beurteilt werden. In Einzelfällen überweisen wir Patienten mit der Frage nach dem Vorliegen einer koronaren Herzkrankheit zu einem Herz-CT (Cardio-CT). Zeigt sich im Cardio-CT keine Wandverdickung oder -verkalkung der Herzkranzarterien, kann eine koronare Herzkrankheit sicher ausgeschlossen werden. Zeigt das Cardio-CT jedoch Verdickungen oder Verkalkung der Herzkranzarterien, muss ein Herzkatheter (lesen Sie mehr unter: Herzkatheter) erfolgen, um die Notwendigkeit einer Behandlung durch einen Stent oder einen Bypass festzustellen.
Die Übernahme der Kosten für ein ambulant durchgeführtes Cardio-CT durch gesetzliche Krankenkassen ist jedoch nicht gesichert, so dass vor der Durchführung einer Untersuchung bei der zuständigen Krankenkasse bzgl. der Kostenübernahme nachgefragt werden sollte.
Mit Kernspintomographien ergänzen wir unsere kardiologische Diagnostik bei speziellen Fragestellungen.
Magnetresonanztomographien (MRT), auch Kernspintomographien genannt, erzeugen Bilder des Körpers und seiner Organe im Gegensatz zu der CT nicht durch Röntgenstrahlung, sondern durch die Wirkung eines Magnetfelds. Insofern wird der Patient keiner Röntgenstrahlung ausgesetzt. Auch die verwendeten Kontrastmittel sind mit den Röntgenkontrastmitteln nicht zu vergleichen.
Ein MRT kann Organe in seinen Strukturen noch besser darstellen und insbesondere den Flüssigkeitsgehalt von Organen, der z. B. bei Entzündungen erhöht ist, besser beurteilen als Ultraschall oder ein CT. Daher ist ein MRT des Herzens (Cardio-MRT) z. B. bei der Frage nach dem Vorliegen einer Herzmuskelentzündung eine gute Ergänzung unserer kardiologischen Diagnostik. Außerdem kann die Durchblutung des Herzmuskels durch medikamentöse Belastungsuntersuchungen im Cardio-MRT gut untersucht werden, allerdings ohne die Herzkranzarterien selbst gut bzgl. vorliegender Verengungen beurteilen zu können.
Die Übernahme der Kosten für ein ambulant durchgeführtes Cardio-MRT durch gesetzliche Krankenkassen ist jedoch nicht gesichert, sodass vor der Durchführung einer Untersuchung bei der zuständigen Krankenkasse bzgl. der Kostenübernahme nachgefragt werden sollte. Ein MRT der Schlagadern (Arterien) z. B. bei Vorliegen einer Verkalkung der Arterien der Beine oder des Beckens ist eine gute Methode, um die Notwendigkeit und Art einer Behandlung mit Bypass oder Stent zu beurteilen. Wir überweisen unsere Patienten zur Durchführung eines MRT an die großen radiologischen Praxen in der Region.
IGeL
IGeL sind Leistungen, die aus ärztlicher und medizinischer Sicht empfehlenswert sind, die jedoch aktuell nicht im Leistungskatalog der gesetzlichen Krankenkassen berücksichtigt wurden. Am häufigsten stehen individuelle Gesundheitsleistungen für spezielle Vorsorgeleistungen, die Sie darin unterstützen, Ihre Gesundheit zu erhalten.
Die Schlagadern des Halses, die den Kopf mit Blut versorgen, sind durch unsere hochauflösenden Ultraschallgeräte sehr präzise in der Wandbeschaffenheit beurteilbar. Die Wand einer Arterie besteht aus drei Schichten, der Innenschicht (Intima), der Muskelschicht in der Mitte (Media) und einer bindegewebigen Ummantelung (Adventitia). Die Dicke der Intima und Media lässt sich durch hochpräzise Ultraschalluntersuchungen sehr exakt messen.
In Abhängigkeit des Alters haben große Untersuchungen an vielen tausend Menschen Normwerte für die sogenannte Intima-Media-Dicke, englisch Intima-Media-Thickness (IMT) ergeben. Eine Abweichung der IMT nach oben weist auf eine Veränderung meist durch eine Atherosklerose hin, die ein erhöhtes Risiko für einen Schlaganfall oder Herzinfarkt anzeigt. Entscheidend ist, dass eine Atherosklerose möglichst früh erkannt wird. Dann sind Schäden noch reparabel, und das Risiko einen Schlaganfall oder einen Herzinfarkt zu erleiden, verringert sich deutlich. Vorsorgeuntersuchungen sind deshalb vor allem für Risikopatienten wichtig. In unserer Praxis erhalten Sie eine genaue Diagnose über den Zustand Ihrer hirnversorgenden Arterien, ein persönliches Risikoprofil und entsprechende Behandlungsvorschläge.
Wann ist eine IMT-Messung zu empfehlen?
Eine IMT-Messung ist bei Patienten mit einem oder mehreren der folgenden Risikofaktoren zu empfehlen:
- Bluthochdruck
- Rauchen
- Zuckerkrankheit (Diabetes)
- Erhöhtes LDL-Cholesterin
- Niedriges HDL-Cholesterin
- Starkes Übergewicht
- Hohe psychosoziale Anspannung („Stress“)
- Auftreten eines Herzinfarkts oder Schlaganfalls bei Vater/Bruder in einem Alter < 55 Jahre, Mutter/Schwester < 65 Jahre.
IGeL sind Leistungen, die aus ärztlicher und medizinischer Sicht empfehlenswert sind, die jedoch aktuell nicht im Leistungskatalog der gesetzlichen Krankenkassen berücksichtigt wurden. Am häufigsten stehen individuelle Gesundheitsleistungen für spezielle Vorsorgeleistungen, die Sie darin unterstützen, Ihre Gesundheit zu erhalten.
Die Atherosklerose führt nicht nur zur Verengung der Halsschlagadern oder Schlagadern des Herzens (Herzkranzarterien), sondern sehr häufig auch zu Verengungen der Schlagadern der Beine (Beinarterien). Die Erkrankung der Beinarterien wird periphere arterielle Verschlusskrankheit (pAVK) genannt und typischerweise als „Schaufensterkrankheit“ bezeichnet. Viele Betroffene wissen aber nicht, dass ihre Arterien krank sind. In vielen Fällen sind die Arterien zwar schon geschädigt, verursachen aber noch keine Schmerzen. Dadurch bleibt die Krankheit lange unentdeckt. Später treten Schmerzen insbesondere beim Gehen auf. Eine frühzeitige Diagnose würde aber helfen, Komplikationen wie Gefäßverschlüsse, Herzinfarkt oder Schlaganfall zu vermeiden.
In unserer Praxis wird der Blutdruck an beiden Fußknöcheln und an beiden Armen im Rahmen einer einfachen und rasch durchführbaren Doppler-Ultraschalluntersuchung gemessen. Zur Berechnung des ABI-Quotienten werden für jedes Bein der gemessene Blutdruck am Knöchel durch den gemessenen Blutdruckwert an den Armen geteilt. Ist der Blutdruck am Knöchel durch Engstellen in den Beinarterien deutlich erniedrigt, ist der ABI-Quotient für das Bein ebenfalls deutlich erniedrigt. Untersuchungen an tausenden Menschen haben Normalwerte für den ABI-Quotienten ergeben. Weicht der ABI-Quotient für ein Bein oder beide Beine nach unten ab, sollte eine weiterführende Ultraschalluntersuchung der Beinarterien, die den Blutfluss in den Beinarterien direkt untersucht, durchgeführt werden. Bei einer deutlichen Abweichung des ABI nach unten ist eine pAVK schon fast nachgewiesen.
Wann ist eine ABI-Messung zu empfehlen?
Eine ABI-Messung ist bei Patienten mit einem oder mehreren der folgenden Faktoren zu empfehlen:
- Bluthochdruck
- Rauchen
- Zuckerkrankheit (Diabetes)
- Erhöhtes LDL-Cholesterin
- Niedriges HDL-Cholesterin
- Starkes Übergewicht
- Hohe psychosoziale Anspannung („Stress“)
- Auftreten eines Herzinfarkts oder Schlaganfalls bei Vater/Bruder in einem Alter < 55 Jahre, Mutter/Schwester < 65 Jahre.
IGeL sind Leistungen, die aus ärztlicher und medizinischer Sicht empfehlenswert sind, die jedoch aktuell nicht im Leistungskatalog der gesetzlichen Krankenkassen berücksichtigt wurden. Am häufigsten stehen individuelle Gesundheitsleistungen für spezielle Vorsorgeleistungen, die Sie darin unterstützen, Ihre Gesundheit zu erhalten.
Herzrhythmusstörungen können das Befinden empfindlich stören und sehr beunruhigen. Herzrhythmusstörungen können als gehäufte „Extraschläge“, als „Aussetzer“, als „Herzrasen“ empfunden werden und mit Beschwerden wie Schwindel, Luftnot, Druck in der Brust, Herzklopfen einhergehen und sogar zur Bewusstlosigkeit führen.
Üblicherweise wird bei dem Verdacht auf eine Herzrhythmusstörung ein Langzeit-EKG über 24 Stunden durchgeführt. Viele Herzrhythmusstörungen treten jedoch nicht jeden Tag, sondern vielleicht nur einmal in der Woche oder einmal im Monat auf. In dem Fall ist ein Langzeit-EKG oft unauffällig und führt nicht zu der Diagnose der Herzrhythmusstörung. In diesem Fall einer vermuteten Herzrhythmusstörung, die nur selten auftritt, kann die Diagnose häufig durch einen sogenannten Ereignisrecorder (lesen Sie mehr unter: EKG / Ereignisrecorder) gestellt werden. Der Ereignisrecorder ist ein kleines Speichergerät, das im Fall einer Episode der beklagten Herzrhythmusstörung über zwei Elektroden mit der Haut am Brustkorb verbunden wird und durch Knopfdruck den Herzrhythmus für eine Minute vor dem Knopfdruck bis eine Minute nach dem Knopfdruck speichert. Es können mehrere Episoden gespeichert werden. Die gespeicherten Episoden werden durch uns in der Praxis analysiert. Wir geben einen Ereignisrecorder üblicherweise für 4 Wochen aus.
Wann ist eine Rhythmusuntersuchung durch einen Ereignisrecorder zu empfehlen?
Eine Rhythmusuntersuchung durch einen Ereignisrecorder ist bei folgenden Beschwerden, die ca. 1 x/Woche bis 1 x/Monat auftreten, zu empfehlen:
- Plötzlich auftretendes Herzrasen, das mindestens einige Minuten anhält
- Plötzlich auftretender Schwindel, der mindestens einige Minuten anhält
- Spürbarer unregelmäßiger Herzschlag, mindestens über einige Minuten